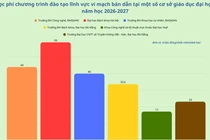
Ngành Dược là lĩnh vực đào tạo đặc thù, hướng đến mục tiêu cung cấp nguồn nhân lực có kiến thức chuyên sâu về thuốc, kỹ năng thực hành nghề nghiệp và đạo đức trong chăm sóc sức khỏe cộng đồng.
Theo lãnh đạo các cơ sở giáo dục đại học và cơ sở giáo dục nghề nghiệp, để nâng cao và kiểm soát chặt chẽ chất lượng đào tạo ngành Dược nói riêng và lĩnh vực Y tế nói chung, cần rà soát, siết chặt các điều kiện mở ngành, bảo đảm đầy đủ tiêu chuẩn về đội ngũ giảng viên, cơ sở vật chất và chương trình đào tạo. Việc nâng cao “đầu vào” của hoạt động đào tạo sẽ góp phần cải thiện chất lượng nguồn nhân lực trong lĩnh vực chăm sóc sức khỏe.
Bên cạnh đó, không chỉ riêng các cơ sở giáo dục đại học mà cả các cơ sở giáo dục nghề nghiệp cũng cần có bệnh viện hoặc cơ sở thực hành đạt chuẩn, đáp ứng yêu cầu huấn luyện lâm sàng và thực tập nghề nghiệp. Đây là yếu tố quan trọng để hình thành mô hình đào tạo chuẩn hóa, gắn lý thuyết với thực tiễn, qua đó đáp ứng tốt hơn những đòi hỏi ngày càng cao trong công tác chăm sóc và bảo vệ sức khỏe nhân dân.
“Siết” điều kiện mở ngành Dược là bước điều chỉnh cần thiết
Trao đổi với phóng viên Tạp chí điện tử Giáo dục Việt Nam, Giáo sư, Tiến sĩ Trần Thành Đạo - Hiệu trưởng Trường Dược, Trường Đại học Y Dược Thành phố Hồ Chí Minh cho biết, việc đào tạo ngành Dược phát triển tại nhiều cơ sở giáo dục đại học trong những năm gần đây phản ánh nhu cầu nhân lực lớn của thị trường và xu hướng mở rộng cơ hội học tập cho người học. Tuy nhiên, sự gia tăng nhanh về số lượng cơ sở đào tạo cũng đi kèm với những khác biệt đáng kể về điểm chuẩn đầu vào và các điều kiện bảo đảm chất lượng. Những yếu tố này đặt ra lo ngại chính đáng về tính đồng đều của chất lượng đào tạo giữa các cơ sở.
Ngành Dược liên quan trực tiếp đến an toàn sử dụng thuốc, hiệu quả điều trị và sức khỏe cộng đồng. Một sai sót trong tư vấn sử dụng thuốc, kiểm soát chất lượng hay quy trình sản xuất có thể dẫn đến hệ quả nghiêm trọng. Do đó, nếu quy mô tuyển sinh tăng nhanh nhưng không gắn với năng lực đào tạo thực tế, bao gồm số lượng giảng viên đạt chuẩn, tỷ lệ sinh viên/giảng viên hợp lý, hệ thống phòng thí nghiệm đạt chuẩn thực hành (GLP), cơ sở sản xuất mô phỏng đạt chuẩn thực hành tốt sản xuất thuốc (GMP) và bệnh viện thực hành đủ điều kiện thì chất lượng đầu ra khó có thể bảo đảm đồng đều.

“Trong hoạt động khám chữa bệnh, nếu dược sĩ lâm sàng không đủ năng lực chuyên sâu để phối hợp cùng bác sĩ, vai trò thẩm định, tư vấn tối ưu hóa phác đồ điều trị sẽ bị hạn chế. Điều này làm gia tăng nguy cơ kê đơn chưa hợp lý, tương tác thuốc bất lợi, phản ứng có hại và sai sót trong sử dụng thuốc. Hệ quả không chỉ dừng lại ở hiệu quả điều trị suy giảm, mà còn khiến bệnh viện phải tốn thêm nguồn lực để rà soát, hiệu chỉnh và xử lý sự cố, góp phần làm gia tăng áp lực và kéo dài thời gian điều trị cho người bệnh.
Ở khâu cung ứng và sử dụng thuốc trong cơ sở y tế, năng lực quản lý tồn trữ, bảo quản, cấp phát và giám sát sử dụng thuốc nếu không được đào tạo bài bản có thể dẫn đến tình trạng sử dụng thuốc thiếu hợp lý, thất thoát, lãng phí hoặc thậm chí lưu hành thuốc không bảo đảm chất lượng. Những yếu tố này trực tiếp ảnh hưởng đến hiệu quả điều trị và làm gia tăng chi phí y tế cho cả người dân lẫn hệ thống.
Trong lĩnh vực sản xuất và kiểm nghiệm, yêu cầu về tuân thủ quy trình thực hành tốt sản xuất thuốc (GMP), bảo đảm và kiểm soát chất lượng là tiêu chuẩn bắt buộc. Nếu nhân lực không vững về công nghệ dược, hệ thống bảo đảm chất lượng và đánh giá tiêu chuẩn sản phẩm, nguy cơ sai sót trong quy trình, kiểm nghiệm thiếu chính xác hoặc lưu hành thuốc không đạt chuẩn sẽ tăng lên. Khác với sai sót đơn lẻ trong điều trị, rủi ro ở khâu sản xuất có thể tác động đến số lượng lớn người bệnh trên diện rộng.
Tóm lại, hệ quả của đào tạo thiếu chuẩn hóa không chỉ là câu chuyện chất lượng nhân lực riêng lẻ, mà là rủi ro mang tính hệ thống: gia tăng chi phí y tế, buộc phải đào tạo lại sau tuyển dụng, làm suy giảm niềm tin xã hội và ảnh hưởng đến năng lực bảo đảm an toàn thuốc ở tầm quốc gia”, Giáo sư Trần Thành Đạo cho hay.
Đào tạo Dược không chỉ dừng ở kiến thức lý thuyết mà đòi hỏi thời lượng thực hành, thực tập chiếm tỷ trọng lớn, đặc biệt trong các lĩnh vực dược lâm sàng, quản lý và cung ứng thuốc, kiểm nghiệm chất lượng, công nghệ bào chế và sản xuất dược phẩm. Vì vậy, việc “siết lại” điều kiện mở ngành cần được hiểu là bước điều chỉnh cần thiết để bảo đảm phát triển bền vững.
Mục tiêu cuối cùng không phải hạn chế sự phát triển của ngành mà là bảo đảm rằng việc mở rộng quy mô đào tạo luôn song hành với việc giữ vững chuẩn mực chuyên môn và an toàn nghề nghiệp. Chất lượng nguồn nhân lực không chỉ là câu chuyện của cơ sở đào tạo, mà còn là vấn đề liên quan trực tiếp đến niềm tin xã hội và sự an toàn của người bệnh.

Theo Giáo sư Trần Thành Đạo, tính đến ngày 31/12/2025, Trường Dược, Trường Đại học Y Dược Thành phố Hồ Chí Minh có tổng 126 giảng viên, trong đó có 2 giáo sư, 33 phó giáo sư, 33 tiến sĩ và 45 thạc sĩ. Tỷ lệ giảng viên có học hàm, học vị cao thuộc nhóm dẫn đầu, với số lượng giáo sư, phó giáo sư chiếm 30% và tiến sĩ chiếm 60% tổng số giảng viên. Số lượng sinh viên đại học và học viên sau đại học đang theo học tại Trường Dược, Trường Đại học Y Dược Thành phố Hồ Chí Minh là 3.000 người.
Đào tạo ngành Dược nói riêng và các ngành thuộc khối ngành khoa học sức khỏe nói chung đòi hỏi hệ thống tiêu chuẩn toàn diện về chương trình, đội ngũ, cơ sở vật chất và môi trường đào tạo lâm sàng - liên ngành nhằm bảo đảm chất lượng chuyên môn và an toàn cho người bệnh.
Về chương trình đào tạo, cần xây dựng theo chuẩn năng lực đầu ra rõ ràng, cân đối giữa kiến thức cơ sở, chuyên môn và kỹ năng thực hành. Nội dung phải gắn với thực tiễn chăm sóc sức khỏe, tăng cường mô phỏng lâm sàng, thực hành và thực tập tại các cơ sở y tế. Phương pháp đánh giá cần đa dạng, khách quan và chương trình phải được kiểm định chất lượng.
Về đội ngũ giảng viên, yêu cầu trình độ chuyên môn cao, có kinh nghiệm thực tế lâm sàng hoặc sản xuất - quản lý dược, tham gia nghiên cứu khoa học và cập nhật kiến thức thường xuyên. Bồi dưỡng năng lực sư phạm y học và kỹ năng lượng giá theo chuẩn năng lực là điều kiện quan trọng. Về cơ sở vật chất, cần hệ thống phòng thí nghiệm, phòng thực hành, trung tâm mô phỏng lâm sàng, trung tâm giải phẫu thực nghiệm, thư viện và cơ sở dữ liệu chuyên ngành hiện đại.
Về môi trường đào tạo, mô hình đa ngành trong khối khoa học sức khỏe tạo điều kiện triển khai giáo dục liên ngành, giúp người học rèn luyện phối hợp chuyên môn và chăm sóc người bệnh toàn diện. Về bệnh viện thực hành, đây là trung tâm đào tạo lâm sàng, bảo đảm sinh viên được học trên ca bệnh thực dưới sự hướng dẫn chuẩn hóa, đồng thời gắn đào tạo với khám chữa bệnh và nghiên cứu khoa học.
Từ các yêu cầu chung đó, Trường Đại học Y Dược Thành phố Hồ Chí Minh đã định hướng phát triển theo mô hình đào tạo chuẩn hóa và hội nhập. Nhà trường đã thành lập Trung tâm phát triển giảng viên để nâng cao năng lực giảng dạy và phát triển đội ngũ giảng viên thông qua việc đào tạo, bồi dưỡng và hỗ trợ giảng viên và cán bộ y tế trong các lĩnh vực sư phạm y học, phương pháp giảng dạy tiên tiến và ứng dụng công nghệ giáo dục.
Chương trình học tăng cường thực hành - mô phỏng và kiểm định chất lượng theo các bộ tiêu chuẩn khu vực và quốc tế. Đội ngũ giảng viên gồm các chuyên gia có trình độ cao, gắn giảng dạy với hoạt động lâm sàng và nghiên cứu; đồng thời chú trọng phát triển năng lực sư phạm y học.
Hệ thống phòng thí nghiệm, trung tâm mô phỏng và cơ sở thực hành được đầu tư đồng bộ. Mô hình đào tạo đa ngành cùng hệ thống bệnh viện thực hành trực thuộc giúp sinh viên được rèn luyện trong môi trường liên ngành thực tế, bảo đảm năng lực hành nghề sau tốt nghiệp.
Còn theo Tiến sĩ Phạm Văn Tân - Hiệu trưởng Trường Cao đẳng Y tế Hà Nội nhận định, thực tế những năm gần đây, quy mô tuyển sinh ngành Dược tại nhiều nơi tăng nhanh, song không phải cơ sở nào cũng đáp ứng đầy đủ yêu cầu về đội ngũ giảng viên cơ hữu, phòng thí nghiệm, cơ sở thực tập và trang thiết bị chuyên ngành.
“Đào tạo Dược không chỉ dừng ở khung chương trình đủ số giờ theo quy định mà còn đòi hỏi đầu tư liên tục về cơ sở vật chất, cập nhật công nghệ, phương pháp giảng dạy và bảo đảm môi trường thực hành đạt chuẩn. Nếu phụ thuộc quá nhiều vào giảng viên thỉnh giảng hoặc cơ sở thực tập liên kết thiếu ổn định, quá trình đào tạo có thể thiếu chiều sâu và tính hệ thống.
Trong bối cảnh thị trường dược phẩm và thực phẩm chức năng thời gian qua bộc lộ nhiều bất cập từ chất lượng sản phẩm, quảng cáo sai lệch đến vi phạm trong lưu hành và phân phối, vấn đề chất lượng nguồn nhân lực ngành Dược cần được nhìn nhận ở góc độ hệ thống. Chuỗi giá trị của ngành Dược trải dài từ nghiên cứu, sản xuất, kiểm nghiệm, phân phối đến tư vấn và sử dụng thuốc, chỉ cần một mắt xích yếu cũng có thể tạo ra hệ quả lan tỏa.
Vì vậy, nếu đào tạo mở rộng nhanh nhưng thiếu cơ chế kiểm soát chặt chẽ về chuẩn năng lực, đội ngũ giảng viên, cơ sở thực hành và kiểm định độc lập thì nguy cơ hình thành lực lượng lao động không đồng đều về trình độ là điều khó tránh khỏi”, thầy Tân cho hay.

Nguồn nhân lực thiếu chuẩn hóa không chỉ ảnh hưởng đến một cơ sở hay một doanh nghiệp riêng lẻ mà có thể làm suy giảm năng lực giám sát, phản biện chuyên môn và tự kiểm soát trong toàn ngành. Khi dược sĩ không được đào tạo đầy đủ về dược lâm sàng, đảm bảo và kiểm soát chất lượng, quy định pháp lý và đạo đức nghề nghiệp, hệ thống sẽ phải “trả giá” bằng chi phí khắc phục sai sót, tăng cường hậu kiểm và đào tạo lại sau tuyển dụng. Về lâu dài, điều này làm gia tăng chi phí xã hội, tạo áp lực cho cơ quan quản lý và ảnh hưởng đến niềm tin của người dân đối với thuốc và sản phẩm chăm sóc sức khỏe.
Do đó, quản lý chặt chẽ công tác đào tạo không nên được hiểu là hạn chế sự phát triển mà là thiết lập hàng rào kỹ thuật cần thiết đối với ngành đặc thù. Việc gắn chỉ tiêu tuyển sinh với năng lực đào tạo thực tế, bắt buộc kiểm định chất lượng định kỳ, công khai minh bạch điều kiện bảo đảm chất lượng và chuẩn năng lực đầu ra là những giải pháp mang tính nền tảng. Chỉ khi mở rộng quy mô đi đôi với chuẩn hóa chất lượng và trách nhiệm giải trình, ngành Dược mới có thể phát triển bền vững, đáp ứng yêu cầu chuyên môn ngày càng cao và duy trì được niềm tin xã hội trong dài hạn.
Phát triển bệnh viện thực hành trực thuộc là bước đi tất yếu
Cũng theo Tiến sĩ Phạm Văn Tân, hiện nay, mô hình bệnh viện thực hành trực thuộc trường và trường nằm trong bệnh viện đang là xu hướng phát triển chung trong đào tạo khối ngành khoa học sức khỏe, không chỉ ở các cơ sở giáo dục đại học mà cả cơ sở giáo dục nghề nghiệp cũng cần hướng đến.
Đào tạo các ngành y, dược có đặc thù gắn chặt với thực hành lâm sàng và môi trường nghề nghiệp thực tế, vì vậy việc sở hữu hoặc xây dựng bệnh viện thực hành trực thuộc được xem là bước đi tất yếu để nâng cao chất lượng đào tạo. Thực tế, một số trường cao đẳng đã có bệnh viện hoặc phòng khám thực hành trong trường; những cơ sở chưa có bệnh viện cũng đang từng bước triển khai theo lộ trình phát triển. Trường Cao đẳng Y tế Hà Nội hiện cũng định hướng xây dựng bệnh viện thực hành trực thuộc, bao gồm kế hoạch mở rộng quỹ đất và đầu tư theo đúng quy định.
Về vai trò, bệnh viện thực hành không chỉ đơn thuần là nơi để sinh viên thực tập. Trước hết, đây là môi trường giúp đội ngũ giảng viên duy trì và phát triển năng lực chuyên môn. Dù giảng viên vẫn tham gia lâm sàng tại các bệnh viện liên kết nhưng việc thực hành ở cơ sở không trực thuộc đôi khi bị giới hạn về phạm vi chuyên môn và mức độ chủ động. Khi có bệnh viện trực thuộc, giảng viên có điều kiện tham gia sâu hơn vào hoạt động chuyên môn, từ đó nâng cao chất lượng giảng dạy.
Thứ hai, sinh viên được tiếp cận môi trường thực hành bài bản và ổn định hơn. So với mô hình chỉ liên kết thực tập, bệnh viện trực thuộc tạo điều kiện để nhà trường chủ động xây dựng chương trình thực hành, phân công hướng dẫn, kiểm soát chất lượng đào tạo và đánh giá năng lực người học một cách chặt chẽ hơn. Điều này đặc biệt quan trọng trong đào tạo ngành Dược, nơi sinh viên cần rèn luyện kỹ năng tư vấn, quản lý và sử dụng thuốc trong môi trường thực tế.
Thứ ba, bệnh viện thực hành còn là cơ sở để định hướng thực tập nghề nghiệp và đáp ứng các yêu cầu hành nghề theo quy định hiện hành. Tuy nhiên, một bệnh viện trực thuộc cũng khó có thể đáp ứng toàn bộ nhu cầu thực tập của tất cả sinh viên, do giới hạn về quy mô và số lượng người học. Vì vậy, mô hình tối ưu vẫn là kết hợp giữa bệnh viện trực thuộc và mạng lưới cơ sở liên kết, trong đó bệnh viện thực hành giữ vai trò hạt nhân nâng cao chất lượng.
Về tiêu chí, bệnh viện thực hành trước hết phải đáp ứng đầy đủ các quy định chung đối với một cơ sở khám chữa bệnh theo tiêu chuẩn của cơ quan quản lý. Đồng thời, bệnh viện phải bảo đảm môi trường học tập thực chất, có đội ngũ hướng dẫn đủ năng lực, quy trình chuyên môn chuẩn hóa và hệ thống giám sát chất lượng. Quan trọng hơn, bệnh viện thực hành không chỉ phục vụ mục tiêu đào tạo mà còn phải thực hiện đầy đủ chức năng chăm sóc, điều trị người bệnh, bảo đảm an toàn và chất lượng chuyên môn.
Về phía cơ quan quản lý, ngoài việc siết chặt điều kiện cấp phép, cần tăng cường giám sát sau cấp phép, đặc biệt đối với các cơ sở ngoài khối ngành khoa học sức khỏe tham gia đào tạo. Bên cạnh đó, khối ngành khoa học sức khỏe là lĩnh vực đặc thù, liên quan trực tiếp đến sức khỏe cộng đồng, vì vậy, sự quan tâm không chỉ dừng ở chủ trương mà cần thể hiện bằng đầu tư thực chất và cơ chế hỗ trợ phù hợp để bảo đảm phát triển nguồn nhân lực chất lượng cao cho hệ thống y tế.